- 寝たきりの原因にもなる
-
骨粗しょう症はひどくなると、その後の生活にも大きく影響してきます。女性特有の病気と思い込んでいる男性も用心が必要です。
骨粗しょう症とは
骨粗鬆症(こつそしょうしょう)とは、読んで字のごとく(「粗」は荒い、「鬆」は「す」とも読み、すき間が空いている意)、長年の生活習慣などにより骨の量(骨量)が減ってスカスカになり、骨折しやすくなる、あるいはすでに骨折が起こり、骨の変形や痛みなどの症状が現れる病気です。
骨粗しょう症は原因によって分類されますが、近年は特に高齢者人口が増え、原発性骨粗しょう症が問題になってきています。ここでは原発性骨粗しょう症を、骨粗しょう症として説明します。
骨量は18歳ごろをピークに、年を取るごとに少しずつ減っていきますから、骨量の減少は生理現象であり、致し方ない部分でもあります。しかし、骨量が2〜3割も減ってしまうと、骨粗しょう症という病名が付いてしまうのです。
骨粗しょう症になっても、最初は何の症状もありませんが、そのうち腰や背中が痛くなったり、曲がったりしてきます。ひどくなると骨折することもあり、寝たきりの原因にもなります。ちなみに寝たきりの原因は、第1位の脳血管疾患(脳卒中)、第2位の認知症に続いて、骨折・転倒が第3位となっています(厚生労働省「令和2年国民生活基礎調査」)。高齢社会の現在、元気に体を動かし、生き生きと暮らすためにも、骨粗しょう症にならないように若いうちから気を配っておきたいものです。
■どんな人がなるの?
骨粗しょう症は、女性と高齢者に多い病気です。特に70歳代の女性では、約半数に骨粗しょう症があるといわれています。
加齢や閉経
年を取ると骨芽細胞(骨をつくる細胞)の働きが弱くなります。男性の場合は70歳以降に骨粗しょう症の有病率が急増し、女性は閉経に伴って女性ホルモン(エストロゲン)が急激に低下すると起こりやすくなり、特に50歳代後半になると急激に骨粗しょう症の受療率が増加します。
- |女性の骨量の変化|
-
女性ホルモンの一つ、エストロゲンには、破骨細胞の働きを抑えるなど、骨代謝のバランスを調節する役割があります。50歳前後の閉経のころからは、エストロゲンの分泌低下に伴い、骨量が急に減少していきます。
カルシウム摂取量が少ない、偏食

乳製品を摂っていなかったり、偏食だったりすると、食物からカルシウムなどが十分に摂れなくなります。
運動不足

運動しなくなると、骨はだんだん弱くなっていきます。
日光に当たらない生活

日光に当たると、皮下でビタミンDが合成されます。ビタミンDは腸からカルシウムを吸収するために必要な物質です。
喫煙

たばこは、腸からのカルシウムの吸収を阻害し、カルシウムを尿中に排出します。また、骨芽細胞の機能低下も引き起こします。
嗜好品の摂りすぎ

コーヒーなどに含まれるカフェインの摂りすぎや、過度の飲酒は骨量の減少につながります。
極端なダイエット

食事を極端に減らすダイエットが、栄養不足、特にカルシウム不足の原因となります。
骨について知っておこう
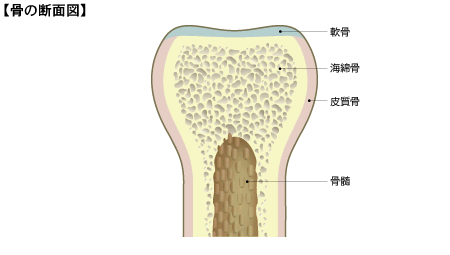
■骨がつくられるしくみと骨の断面
皮膚と同じように、骨も新陳代謝(骨代謝)を繰り返しています。つまり、古い骨を壊し、新しい骨をつくるというサイクルを繰り返し、骨のしなやかさや強さを保っているのです。ここで重要な働きをしているのが、破骨細胞(古い骨を破壊する=骨吸収)と骨芽細胞(新しい骨をつくる=骨形成)です。
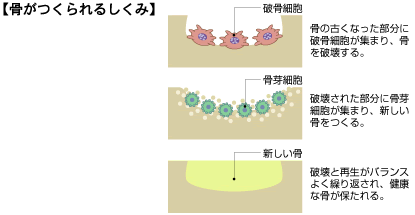
骨の元になるカルシウムの摂取が不足したり、体が老化して骨をつくるためのホルモンが不足したりしてくると、破壊が再生を上回るようになり、骨がもろくなる骨粗しょう症が起こりやすくなります。つまり、骨芽細胞の働きよりも破骨細胞の働きのほうが活発になってくる状態です。
骨量の減少は、皮質骨よりも海綿骨で顕著で、スポンジ状の海綿骨の量が減ると、複雑に絡み合った骨梁の網目構造が崩れて、消失していき、骨が弱くなるのです。
また、摂取するカルシウムが不足すると、不足分のカルシウムを骨から取り出して、血液中のカルシウム量を一定に保とうとします。この状態が続くと、骨のカルシウム量(骨量)が減少していき、骨がスカスカになっていくのです。

■骨の役割
体を支える

立った状態や座った状態などで体重を支え、姿勢を保ちます。
臓器を守る

脳や心臓、肺など、柔らかい臓器を囲んで、外部の衝撃から守ります。
カルシウムを蓄える

体に必要な栄養素であるカルシウムを蓄えます。全身のカルシウムの99%は骨に存在していて、血液中や細胞内のカルシウムが不足すると、少しずつ骨から溶け出します。
骨髄で血液成分をつくる
骨には骨髄と呼ばれる部位があり、そこで赤血球、白血球、血小板などがつくられています。
骨粗しょう症で現れる症状
■軽度の場合

- 立ち上がるときなどに、背中や腰が痛む。
- 重いものを持つと、背中や腰が痛む。
- 背中や腰が曲がってくる。
- 身長が縮んでくる。
■重度の場合

- 背中や腰の激しい痛みで寝込んでしまう。
- 転んだだけで骨折する。
- 背中や腰の曲がりがひどくなる。
- 身長の縮みがかなり目立つ。
- 内臓障害も発症する。
検査と診断
■検査
骨粗しょう症に関する検査は、まず実際の骨の状態を見るためにX線検査(レントゲン)を行い、次に、さまざまな骨量測定法が採用されています。そのほか、尿検査、血液検査などをすることもあります。
■骨粗しょう症の診断基準
骨粗しょう症の診断には、骨量測定の検査が必要です。また、自分で骨の健康度をチェックすることもできます。
脆弱性骨折がある場合
骨の強度が低下したことによる骨折を脆弱性骨折といいます。脆弱性骨折があり、 骨密度がYAM(注1)の80%未満、もしくは脊椎X線像に骨粗しょう症化がある場合に、骨粗しょう症と診断されます。
脆弱性骨折がない場合
| 骨量(骨密度) | 脊椎X線像での骨粗しょう症化(注2) | |
|---|---|---|
| 正常 | YAMの80%以上 | なし |
| 骨量減少 | YAMの70%以上〜80%未満 | 疑いあり |
| 骨粗しょう症 | YAMの70%未満 | あり |
(注1)YAM(Young Adult Mean):若い人(20〜44歳)の骨量の平均値
(注2)脊椎X線像での骨粗しょう症化:X線で脊椎の中の構造を調べたとき、健康な状態ではなく、スカスカになっている状態をいう。
■検査を受けるには
何歳くらいから受けたらいい?

女性では50歳くらいから骨量が低下し始めます。骨量は20代から40代後半まであまり変化しませんから、できればその間に一度測定しておき、閉経後は原則として1年に1回ずつ測定するとよいでしょう。1年間に3%以上の減少があるときは、医師の診察を受け、半年に1回ずつ測定します。

男性は寝たきり状態や胃腸・腎臓障害などがなければ、70代までは測定の必要はありません。男女とも70代以降は2年おきくらいに測定するのが望ましいでしょう。
どこで検査を受けるの?
多くの自治体では男女対象に独自の骨検診を行っているので、自治体が発行している広報誌も注意してみましょう。また、近くの保健センターや保健所に問い合わせてみるのもいいでしょう。
現在、国が行っている公的な検診は、特に18歳から39歳までの女性を対象にした婦人の健康づくり推進事業の一環としての検診と、40歳、50歳の女性を対象にした節目検診とがあります。これらはいずれも保健センターや保健所、指定医療機関で受けることができます。
また、民間の医療機関でも、骨量の測定ができるところもあります。
何科を受診すればいい?

骨粗しょう症は、単に骨だけの病気ではなく、全身の代謝に関係しているため、主に整形外科、外科、内科(老年科)、婦人科の医師によって診療が行われています。ただ、診療科によって治療へのアプローチの方法が多少異なります。大きな病院では骨粗しょう症外来や骨ドックを設けている場合もあります。
このように、さまざまなルートがありますので、一度かかりつけの医師や保健所などに相談するのがよいでしょう。
予防と治療方法
大切なのは、日常生活のなかで骨量を増やす努力をすることです。何年もかかって減ってきた骨ですから、一度に増やすことは困難です。
予防も治療も、食事(カルシウムの摂取)・運動・日光浴が大原則になります。初期の骨量減少の場合は、この3つを心がけることで骨量が増えていきます。
さらに進むと、薬物療法が必要になります。その場合でもこの3原則は重要です。
■食事

カルシウムとカルシウムの吸収を助けるビタミンDを多く含む食品を摂ることが大切です。「日本人の食事摂取基準」(2020年版)によると、日本人のカルシウム1日所要量(最低摂るべき量)は男性の場合、18〜29歳で800mg、30〜74歳で750mg、75歳以上で700mg、女性の場合、18〜74歳で650mg、75歳以上で600mgとされていますが、どんなに栄養のバランスに気をつけている人でも、この値を達成できていないのが現状のようです。というのも、カルシウムを含む食品が少ない上、吸収率の悪い栄養素でもあるからです。また、年を取るごとに、腸でのカルシウムの吸収も悪くなってきます。骨粗しょう症の治療ガイドライン(日本骨粗鬆症学会)では、1日700〜800mgのカルシウムの摂取を奨励しているので、さらに積極的にカルシウムを摂るようにしましょう。
また、カルシウムだけでなく、ビタミンDなどほかの栄養素にも気を配りましょう。ビタミンDの1日所要量は成人で100IU(2.5µg)とされていて、主に魚介類に多く含まれています。
カルシウムが多く含まれる食品
カルシウムは、食べた分すべてが体に吸収されるわけではありません。個人差もあり、また、食品によって含まれるカルシウムの吸収されやすさも違います。努めてカルシウムを多く含む食品、カルシウムが吸収されやすい食品を摂るようにしましょう。
ビタミンDが多く含まれる食品
ビタミンDは、カルシウムを効率よく吸収するために必要です。肝臓、腎臓で活性型ビタミンDに変化して、腸からのカルシウムの吸収を手助けします。ビタミンDを多く含む食品を積極的に摂りましょう。
- |骨粗しょう症予備軍、増加中|
-
50代以降の人は、比較的カルシウムをきちんと摂っているようです。しかし、若い人たちは、学校給食があるうちはいいのですが、高校生、大学生になって、お弁当や外食生活が増えると、とたんにカルシウム不足になってしまいます。全年代を通して、20歳前後のカルシウム摂取量が最も少ないという調査結果もあり、骨粗しょう症予備軍が大量発生しているのです。
若いときから、カルシウムをしっかり摂るよう、気をつけたいものです。
■運動と日光浴
運動で骨に力がかかると、骨に弱いマイナスの電気が発生し、カルシウムを呼び寄せます。また、運動は骨の血液の流れをよくし、骨をつくる細胞の働きを活発にします。
さらに、運動によって体の筋肉が鍛えられ、身のこなしがよくなると、転びにくくなり、骨折防止にもつながります。
すでに骨粗しょう症になっている人でも、運動をしないでいると、さらに骨が弱くなっていってしまいます。骨に適度な力(主に体重)をかけることで、骨の強さが維持されます。
また、外に出かければ日光浴にもなるので、骨のためには一石二鳥です。
どんな運動がいい?

骨にかかる力が大きく、また繰り返しが多いほど骨は強くなります。しかし、激しい運動は繰り返しできるものではありません。ウオーキングや水泳は、骨にかかる力はそれほど大きくなくても継続して行えるので効果的です。スポーツが苦手という人は、散歩やサイクリングから始めればいいでしょう。楽しく続けられるよう、友だちと歩いたり、万歩計をつけて歩数を確認しながら歩くのもいいでしょう。
すでに骨粗しょう症になっている人は、立っている時間を長くする、買い物に歩いていく、家の掃除をする、エレベーターの代わりに階段を使うなどして体を動かすようにしましょう。
どのくらい運動すればいいの?

目安としては、散歩なら1日30分程度をできれば毎日、水泳なら週2回、自分でできるスタイルでゆっくり30分程度、泳げない人はプールを自分のペースで30分程度ゆっくり歩くとよいでしょう。水中歩行はひざや腰に負担をかけずにできます。
自転車は、ちょっと遠出をするつもりで1時間くらい楽しみましょう。
■薬物療法
老化によって減ってしまった骨を若いころのように戻す薬はありません。しかし、最近は早期治療により、骨粗しょう症による骨折がかなり防げるようになりました。現在使われている薬は、骨の吸収(骨が溶ける)を抑える薬、骨の形成(骨をつくる)を助ける薬、吸収と形成の骨代謝を調節する薬に分類できます。
