トップページへもどる
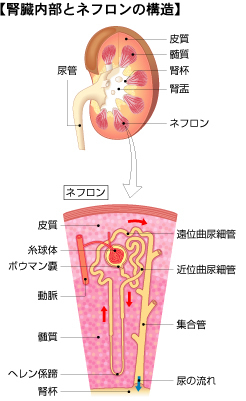
腎臓.jpg)
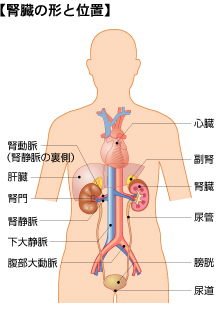
腎臓には太い血管が出入りしていて、常にたくさんの血液が流れるようになっています。おなかの中央を下方向に走る腹部大動脈からは、腎臓に血液を送り込む腎動脈が分かれ、一方、腎臓でろ過がすんだ血液を体に戻す腎静脈は、腎門から出て、体の中央を上方向に走る下大静脈に入ります。
老廃物を排泄する
栄養素を体内に取り込む過程で、老廃物(代謝産物=尿素、尿酸、クレアチニンなど)ができます。これを腎臓でろ過して、尿として捨てます。
体内の水分を調整する
人体の60%は水分。この水分量を一定に保つ必要があります。水分摂取が足りないときは、尿から出る水分量を減らすよう調節します。
体内のpHを調整する
体液はpH7.35〜7.45の弱アルカリ性で一定に保たれています。これが酸性に傾いたとき、酸性の物質を排出するよう調整します。
浸透圧を調整する
体液は0.9%の浸透圧になっていますが、尿に出る水分量を増減させて、この浸透圧を調整します。
ビタミンDの活性化
体内でカルシウムやリンの吸収を助け、骨や歯に沈着させる働きを持つビタミンDを、腎臓で活性型ビタミンDにし、働くようにします。
赤血球の生成を促す
血液の酸素濃度が低くなり、酸素を運ぶ赤血球が足りなくなると、腎臓からエリスロポエチンというホルモンが分泌され、赤血球の生成を促します。
血圧を上昇させる酵素の分泌
腎臓の血流が減ると、レニンという酵素を分泌させ、血管壁にある平滑筋を収縮させて血圧を上げます。
血圧を下げる物質の分泌
血管を拡張させて血圧を下げる働きのあるキニンという物質を分泌します。

原発性(一次性)糸球体腎炎の症状
急性糸球体腎炎(急性腎炎)は子どもに多い病気で、急激に発症しますが、多くは完治します。のどの痛みや発熱などの風邪のような症状が出て、それが治ると1〜2週間して急に血尿や頭痛が起こります。体内の水が排泄できにくくなるため、まぶたなどにむくみが出て、血圧上昇、たんぱく尿が見られます。
これらの症状が治まっても、1年以上血尿やたんぱく尿が続く場合を慢性糸球体腎炎といいます。これには自覚症状がないため、健康診断などで発見されることが多いようです。
原因
急性の場合、A群ベータ溶血性連鎖球菌(溶連菌)の感染によって体内で抗体がつくられ、その抗体からできた免疫複合体が腎臓に運ばれて腎臓の糸球体に引っかかって炎症を引き起こすことがあります。
慢性の場合は、急性糸球体腎炎が慢性化したり、IgA腎症から引き起こされることもあります。
治療法
急性期には入院か自宅で安静にします。それでもむくみや高血圧などがコントロールできない場合は、利尿薬や血圧降下薬を用います。腎機能が著しく低下した場合は、一時的に人工透析療法を行うこともあります。
症状
早期には尿にたんぱくが出て、高血圧を伴うことがありますが、特に自覚症状はありません。進行するにつれて腎機能が低下していき、尿中のたんぱくや強いむくみ、だるさ、皮膚のかゆみ、貧血、手足の痛みなどの症状が出てきます。
治療法
糖尿病自体の治療は血糖のコントロールで、食事療法と運動療法を基本として、経口血糖降下薬やインスリン注射を行うこともあります。腎症が起こってきたら、血圧のコントロールをする必要があります。また、塩分やたんぱく質の摂取を制限し、むくみが強い場合は利尿薬を使用します。腎不全になったら人工透析療法が開始されます。
症状
良性の場合、早期は自覚症状がないことが多く、少し進むと夜間の尿量が多くなり、軽い尿たんぱくや血尿(顕微鏡で見てわかる程度)が現れます。放置すると慢性状態になる可能性があるので、適切な治療が必要です。
悪性の場合は、腎機能が急激に悪化して、高度の尿たんぱくと血尿が出ます。また、頭痛や吐き気、視力低下、全身の倦怠感などが現れます。さらに、けいれんや意識障害を起こすこともあります。
治療法
とにかく血圧のコントロールをしなければなりません。重症の場合は、入院して早急に血圧を下げる必要があります。
症状
軽度の腎不全では、倦怠感、疲れやすいといった症状が見られ、夜間に尿量が多くなります。進行して腎機能が正常の10%以下にまで低下すると、尿毒症の症状が現れます。
治療法
治療の基本は、病気の進行を遅らせることです。腎不全の原因になった元の病気の治療を行いつつ、食事療法、薬物療法を合わせて行います。食事療法では減塩、低たんぱく食にし、水分摂取も制限します。そして、腎不全になって体内環境が保てなくなったら、人工透析療法を行います。人工透析は一生続けなければなりません。人工透析から解放されるためには腎移植しかありません。
<『腎臓病 治療と食事メニュー』(猿田亨男・山下光雄監修、西東社)より>
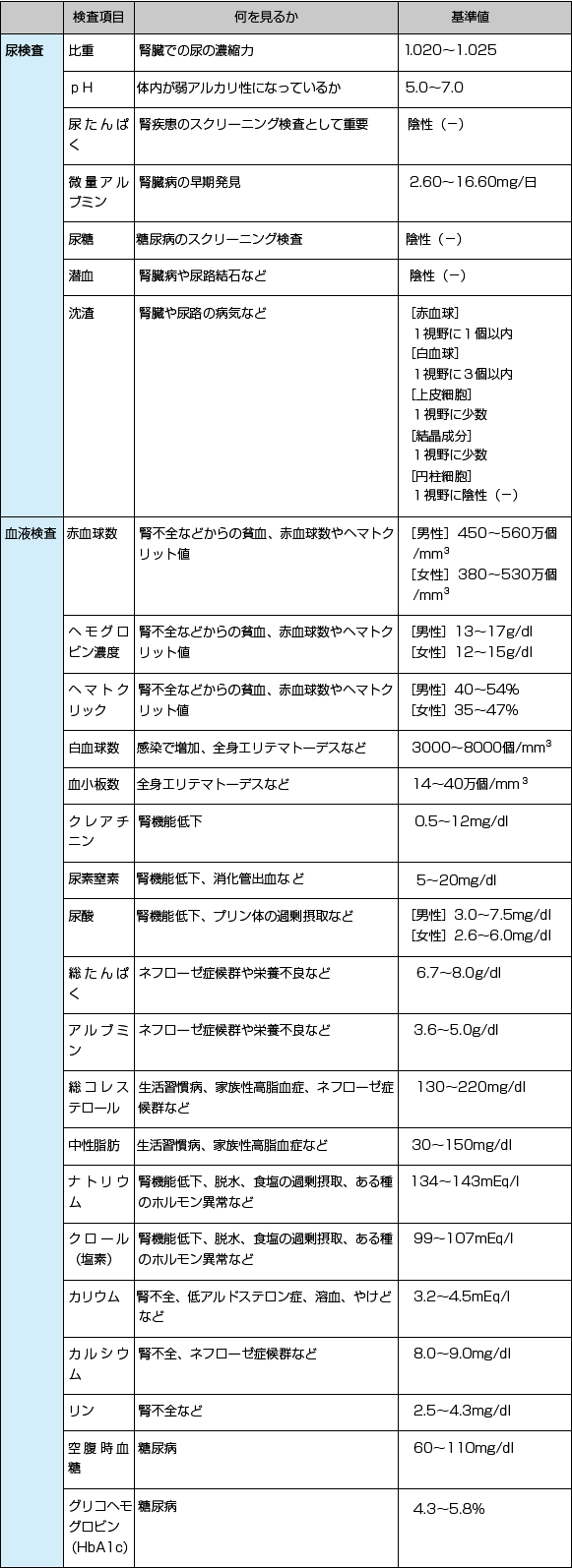
腎機能検査

画像検査
腎臓の状態を調べるために、超音波検査、CT検査、MRI検査などの画像検査を行います。
●超音波検査
腎臓の大きさ、皮質や髄質の厚さなどを調べるほか、結石、がん、嚢胞などの発見に利用されます。
●CT検査・MRI検査
超音波検査などで腫瘍や結石が見つかったときなどに、さらに精密に検査するときに行われることが多くあります。
●経静脈的腎盂造営
点滴で静脈から腎臓で排泄される造影剤を入れ、X線撮影をします。腎盂や尿管に造影剤が排泄され、通過する様子を映します。
腎血管造影
腎臓に入る動脈の走り方や太さなどの状態を調べます。足の付け根の動脈からカテーテルを入れ、腎動脈から撮影したい動脈まで進めて造影剤を注入し、造影剤が血管を流れる様子をX線で撮影します。
●シンチグラフィー
シンチグラフィーは腎臓の形態の異常を、レノグラム検査は腎臓の機能を調べます。ラジオアイソトープ(放射性同位元素)を投与して、ラジオアイソトープが集まっている様子を特殊なカメラで撮影します。
腎生検
病気の診断、治療方法の選択、治療効果の確認などのために、腎臓の組織を採取して、その標本を顕微鏡で調べることがあります。腎生検を受けるには、1間程度の入院が必要です。
食事療法
食事療法は、一人ひとりの症状によって内容が異なります。医師や栄養士の指導のもと、正しい食事療法をすることが大切です。
●タンパク質の制限
大量にたんぱく質を摂ると、腎臓の負担が増え、ますます腎機能を悪化させるので、医師や栄養士の指示に従って、必須アミノ酸を多く含んだ良質のたんぱく質(卵、牛乳、魚、大豆製品など)を摂ります。
●十分なエネルギー量を摂る
エネルギー量が不足すると、体内に蓄えられていたたんぱく質がエネルギー源として消費されてしまいます。高カロリーの脂質やエネルギーにかわりやすい糖質を適度に摂り入れましょう。
●塩分の制限
塩分を過剰に摂ると、体液のバランスが崩れ、むくみの原因となります。香辛料をうまく利用するなどして、減塩を心がけましょう。
●カリウムの制限
カリウムの増加は不整脈や心停止の危険性を生みますので、カリウムを多く含む食品(干しひじき、切干大根、干ししいたけなど)には気をつけましょう。
薬物療法
医師から処方された薬は、指示どおりに確実に服用することが大切です。また、量や回数を間違えないように気をつけましょう。服用していて副作用が現れたら、必ず医師に報告します。使用する薬には以下のようなものがあります。
対症療法(浮腫・高血圧などの症状の改善)
• 降圧剤
• 利尿剤など
原因療法(免疫系と炎症・血液凝固系の制御のため)
• 副腎皮質ステロイド(ステロイド)
⇒糖尿病性腎症には禁忌。ネフローゼ症候群には第1に使用される。
• 免疫抑制剤
⇒ステロイド薬と併用されたり、代替薬として使用される。
• 抗凝固剤
• 抗血小板剤
• 非ステロイド性抗炎症薬など
人工透析療法
人工透析とは、腎機能の低下によって体内にたまった水分や電解質、各種の老廃物を取り除く治療法です。ほとんど機能しなくなった腎臓に代わって、その働きを肩代わりするものです。この段階では、腎臓が元通りになることは望めないため、一生人工透析を続けていかなければなりません。そして、食生活に注意しつつ、人工透析を続けていけば、健康な人たちと同じように生活することができます。
人工透析療法には、血液透析と腹膜透析の2種類があります。現在、人工透析を行う患者の約9割以上は血液透析を受けています。
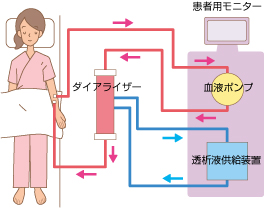
●血液透析
血管に刺した管から血液をダイアライザーという透析機に通して、体内にたまった老廃物や水分を除去し、血液をきれいにする方法です。週3日ほど通院し、1回に4〜5時間、ベッドに横になって治療を受けます。昼間仕事をしている人のために、夜間に治療が受けられるところもあります。
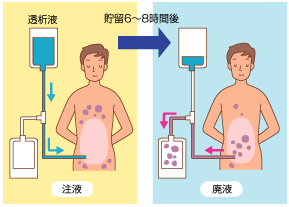
●腹膜透析
自分のおなかの中の腹膜に透析液を入れ、一定時間そのままにしておくことで透析を行います。まず腹腔内に透析液を入れるためのチューブを取り付ける簡単な手術が必要で、そのチューブから2リットルほどの透析液を腹腔内に入れ、6〜8時間後に新しい透析液と入れ替えます。1日3〜4回の交換が必要です。透析液の交換は30分程度で終わります。在宅で治療ができるというメリットがありますが、すべてのことを自分で行わなければなりません。
●人工透析療法患者の社会保障
人工透析を受けている人は、さまざまな社会保障や福祉サービスを受けることができます。特定疾病療養受領証の交付もその一つで、これによって医療費の自己負担額が軽減されます。また、身体障害者1級に認定され、さまざまな福祉サービスを利用できるようになります。ただし、サービスの内容は都道府県や市区町村で異なることがあるので、役所や保健所などで確認することが必要です。
手術療法
腎臓の病気は、内科的治療のほうが多いのですが、腎移植手術で腎臓そのものを取り替え、人工透析という厄介な治療法から解放されるという手もあります。また、腎臓や腎盂、尿管などの尿路にがんができた場合は、切除する手術が行われます。腎臓や尿管にできた結石が大きくなり、自然排泄が望めなくなった場合にも手術となります。
●腎移植とドナー
腎臓は片方だけでも十分にその機能を果たせるので、家族がドナー(提供者)となって腎移植を行うことができます(生体腎移植)。しかし、もし1個になった腎臓が悪くなってしまうと、補う腎臓がなくなっているというリスクもあります。家族がドナーになるときは、医師から詳しい説明を受け、十分に家族間で話し合いをすることが大切です。
腎臓病を悪化させないための10か条
1. 定期的な通院、検査を怠らないこと。
2. 服薬は医師の指示に従い、量や回数を間違えないようにする。
3. 副作用が出たときは、すぐに医師に報告する。
4. 食事制限にくじけそうになったときは、栄養士に相談する。
5. 血圧、血液中のコレステロール値・中性脂肪値を自己管理する。
6. 太りすぎないようにする。
7. ストレス解消法を見つけ、ストレスをためない。
8. 風邪やインフルエンザなどの感染症にかからないように注意する。
9. 無理せず、かつ積極的に体を動かすようにする。
10. 何か異常を感じたら、すぐに受診する。
腎臓.jpg)
トップページへもどる